Dr. Felix Bartzsch
Ginecologista/Obstetra
Especialista em Senologia
e Ginecologia Oncológica
Especialista em Uroginecologia e Cirurgia Ginecológica Laparoscópica

Dr.ª Carmen Klink
Ginecologista/Obstetra
Especialista em Senologia
e Ginecologia Oncológica
Especialista em Uroginecologia e Cirurgia Ginecológica Laparoscópica

Histerectomia Laparoscópica
HPA Magazine 13
Através deste artigo queremos apresentar o procedimento cirúrgico da remoção do útero em geral e explicar em detalhe o método por via laparoscópica. Além disso, queremos descrever as indicações, possíveis complicações, vantagens e desvantagens desta cirurgia minimamente invasiva.
A palavra histerectomia tem origem no grego e significa a extirpação do útero. O útero pode ser removido na sua totalidade (histerectomia total) ou somente uma parte (histerectomia subtotal ou supracervical) onde o colo uterino é preservado. Quando a remoção dos ovários e/ou trompas é concomitantemente realizada, a intervenção é chamada de histerectomia com anexectomia (respetivamente ooforectomia e/ou salpingectomia).
O procedimento da histerectomia pode ser realizado de variadas formas de acordo com o diagnóstico, a indicação, o desejo da paciente e a experiência cirúrgica do ginecologista, sendo sempre uma decisão individual e tomada em conjunto entre o médico e a paciente bem informada.
A histerectomia é uma das cirurgias realizadas com mais frequência em ginecologia, sendo que por exemplo nos Estados Unidos são realizadas anualmente cerca de 600.000 histerectomias, das quais 66% por via abdominal.
História
As primeiras tentativas para a remoção do útero datam do séc. I e até ao séc. XVIII as mulheres submetidas a uma histerectomia geralmente não sobreviviam.
A primeira histerectomia bem-sucedida por via abdominal foi realizada em 1853 e por via vaginal em 1861. A partir deste período estes procedimentos foram constantemente desenvolvidos e aprimorados, sendo que a primeira histerectomia laparoscópica ocorreu na Pensilvânia em 1988. Outras variantes por via laparoscópica foram desenvolvidas desde então até à realização das cirurgias oncológicas radicais e ultrarradicais.
Métodos
A histerectomia pode ser feita por via vaginal, abdominal, laparoscópica, vaginal assistida por laparoscopia, laparoscópica por incisão única (SILS), transluminal endoscópica por orifícios naturais (NOTES) e robótica.
Indicações
As indicações para a realização de uma histerectomia são diversas, entre elas: leiomiomas (nódulo benigno do útero); hemorragias anormais; prolapso uterino; infeção, inflamação e dor; endometriose; cancro e lesões pré-malignas e vontade da paciente.
As Histerectomias Laparoscópicas
Usando a técnica laparoscópica, a histerectomia pode ser realizada da seguinte forma: histerectomia total laparoscópica, histerectomia laparoscópica supracervical/subtotal e histerectomia vaginal assistida por laparoscopia. Os outros métodos por via laparoscópica anteriormente mencionados, não têm atualmente indicação que justifique a sua aplicação.
Para qualquer laparoscopia é necessário o acesso à cavidade abdominal para se poder posicionar a câmara e instrumentos cirúrgicos. Isso é realizado através de pequenos orifícios de 5 a 10 mm. Para a visualização é necessário insuflar o abdómen com CO2 (dióxido de carbono), que no final da cirurgia é removido praticamente por completo da cavidade abdominal.
Histerectomia Total Laparoscópica (TLH). Esta é uma técnica onde o útero é separado por completo dos vasos sanguíneos e das estruturas que o sustentam, exclusivamente por via laparoscópica. Geralmente são necessário três a quatro orifícios no abdómen. A remoção do útero ocorre de seguida pela vagina. Com este método evitam-se cicatrizes grandes, o risco de infeções é muito baixo, a recuperação geralmente é muito mais rápida, a hospitalização e o regresso às atividades diárias são mais curtos. Como desvantagens devem ser mencionadas o risco ligeiramente aumentado de lesões urogenitais, como lesões da bexiga e ureter e um tempo operatório um pouco mais prolongado. Habitualmente a paciente tem alta no segundo dia pós-operatório e praticamente não tem necessidade de ingestão de analgésicos.
Histerectomia Laparoscópica Supracervical/Subtotal (LASH). Neste tipo de intervenção o útero não é removido na sua totalidade; o colo uterino mantém-se, possibilitando estabilidade das estruturas pélvicas. Com esta técnica também são necessários três a quatro orifícios, por onde são introduzidos instrumentos especiais de coagulação, corte e pinçamento. Após preparação, o corpo uterino é separado do colo uterino. Com um morcelador (“triturador”) o corpo uterino é retirado da cavidade abdominal evitando uma cicatriz grande. As vantagens e desvantagens são similares ao método da histerectomia total laparoscópica.
Histerectomia Vaginal Assistida por Laparoscopia (LAVH). Esta cirurgia é a combinação de uma abordagem vaginal e laparoscópica. A indicação para este procedimento é dada quando uma histerectomia por via vaginal é indicada, mas ao mesmo tempo há uma patologia ao nível intra-abdominal, por exemplo dos ovários ou das trompas. Após verificação e resolução da patologia, o útero é removido pela vagina. Além das vantagens descritas acima, este método implica um risco menor de lesões urogenitais e o tempo operatório também é reduzido.
Em geral, as técnicas laparoscópicas têm indicação muito restrita para pacientes com limitações cardiopulmonares, pois a insuflação abdominal com o CO2 pode piorar essas disfunções durante a cirurgia, causando complicações relevantes intraoperatórias.
Por outro lado, têm forte indicação principalmente em pacientes obesas, por evitarem problemas de cicatrização, infeções e hospitalização prolongada.
Um fator essencial para qualquer tipo de cirurgia é a experiência e a habilidade do cirurgião, bem como a frequência com que este realiza estas cirurgias.
Os fatores de decisão para as diferentes técnicas laparoscópicas são: o tamanho e posicionamento do útero, a sua acessibilidade, a patologia a ser tratada, o estado pós cesariana ou outras cirurgias, a paridade (número de partos passados), sobrepeso e outros antecedentes pessoais.
A histerectomia finaliza irreversivelmente a possibilidade de uma gravidez. A menstruação desaparece, pois, a mucosa do útero (endométrio) é removida. Por outro lado, na histerectomia subtotal pode aparecer ocasionalmente um “spotting”, devido ao facto de que na região do colo uterino algumas células do endométrio podem persistir, reagindo ao ciclo hormonal.
É importante salientar que a remoção do útero ou parte dele não implica que a mulher entre na menopausa. A menopausa está diretamente ligada à remoção dos ovários ou à falência dos mesmos.
Todos os estudos realizados até agora mostram claramente uma satisfação elevada das pacientes que foram submetidas a histerectomia, independentemente da via de acesso. O simples facto de a menstruação acabar e não ser necessário realizar contraceção, elevam a qualidade de vida de modo significativo. Não existe indicação convincente que esta cirurgia cause disfunção sexual ou psíquica. Por outro lado, há mulheres que sofrem com a “perda” do útero, manifestando que já não se sentem como “mulheres completas”.
De acordo com o Maryland Women´s Health Study, 85% das mulheres após histerectomia indicaram um aumento da frequência das relações sexuais, menos dores durante o ato sexual, um aumento da líbido e de orgasmos, assim como menos problemas de secura vaginal.
Outro aspeto muito discutido é a associação da histerectomia à incontinência urinária. Não é claro, se a cirurgia em si ou outros fatores pré-existentes determinam a probabilidade de incontinência urinária pós-operatória, já que o aparecimento da incontinência aumenta naturalmente com idade.
Complicações
As complicações podem ser classificadas entre intraoperatórias (durante a cirurgia) e pós-operatórias. Uma análise das 103.000 histerectomias realizadas na Alemanha no ano de 2012 mostrou uma taxa de complicações de 1,4% (intraoperatória) e de 4,0% (pós-operatória A taxa de conversões intraoperatórias de via vaginal/laparoscópica para a via abdominal é de 2%. Complicações intraoperatórias com lesões da bexiga têm uma correlação direta com cesarianas realizadas anteriormente e o tamanho do útero. Tal como as lesões do ureter, a taxa é inferior a 1% O aparecimento de fistulas ou prolapso urogenital varia entre as vias cirúrgicas. Dados atuais são incongruentes relativamente ao risco de recidiva de prolapso após histerectomia, independentemente da via de acesso.
O aparecimento de lesões de vasos sanguíneos vai até 3% e do intestino até 0,2%.
As complicações pós-operatórias englobam pneumonias (0,03%), complicações cardiovasculares (0,18%), trombose (0,02%) e embolia pulmonar (0,0%).
Alternativas
Em muitas das indicações existem alternativas de tratamento para a histerectomia, sendo elas conservadoras ou medicamentosas. Para os miomas uterinos uma alternativa pode ser a embolização ou remoção isolada do mioma. Evidentemente não é indicado para qualquer mioma. Uma fisioterapia direcionada, com fortalecimento pélvico pode em certos casos melhorar os sintomas de um prolapso.
Resumindo, pode dizer-se que atualmente a histerectomia é um procedimento muito seguro, efetivo, e com baixa taxa de complicações, permitindo aumentar com significância a qualidade de vida das mulheres. Entre as possíveis vias de acesso, as por via vaginal e laparoscópicas devem ser privilegiadamente consideradas.
Histerectomia subtotal por Laparoscopia






Fotografias · Photos: Gindual© Lda
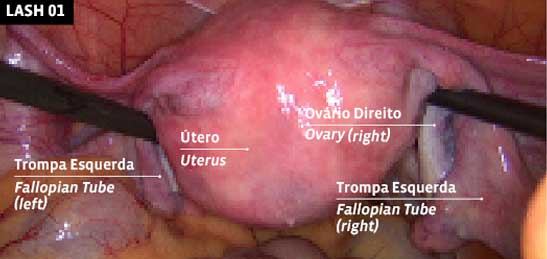
LASH 01
ÚTERO
Estado inicial: útero com trompas e ovários.
LASH 02
REMOÇÃO TROMPA
Remoção da trompa esquerda.
LASH 03
ÚTERO SEM TROMPAS
Estado após remoção de ambas as trompas.
LASH 04
ÚTERO REMOVIDO
Corpo do útero separado do colo uterino.
LASH 05
SUTURA
Sutura do peritoneu.
LASH 06
MORÇELAMENTO
Morcelamento do útero.
LASH 07
FINAL
Estado final, após remoção
do corpo uterino, das trompas e sutura. Ambos os ovários conservados.
Continuar a aproveitar a vida
Embora eu trabalhe num centro médico e lide com a doença das pessoas, eu acredito que é muito fácil e comum, esquecermo-nos da nossa saúde e dos seus sinais de alerta, começa por nos contar Gail. Os meus sintomas eram muito inespecíficos e variados. Felizmente, na minha primeira consulta com a Dra. Carmen Klink, o diagnóstico foi alcançado com a ajuda de uma simples e indolor ecografia. Tive uma segunda consulta para discutir qual o melhor tratamento no meu caso, pois várias patologias tinham sido diagnosticadas e necessitava de uma histerectomia total. Foi então agendada uma laparoscopia com a Dr.ª Carmen e a Dr. Felix.
Explicaram-me todo o procedimento e embora fosse necessário anestesia geral, a técnica moderna significava que não haveria grandes cortes na barriga ou um longo período de recuperação. A minha permanência no hospital foi de três dias e senti-me muito bem logo após o primeiro dia, estando mais do que pronta para voltar a casa no terceiro dia, conforme previamente planeado. Recuperei muito rapidamente e só tenho três cicatrizes muito pequenas, que mal se conseguem ver. Regressei ao trabalho duas semanas após a cirurgia e sinto-me perfeitamente bem. Os meus sintomas desapareceram e a consulta de acompanhamento mostrou que tudo está cicatrizado. Psicologicamente estou descansada e pronta par continuar e aproveitar a vida novamente.

Inovar
Como dizia Charles Darwin, naturalista britânico: “Não é o mais forte que sobrevive, nem o mais inteligente, mas o que melhor se adapta às mudanças”. Nos dias de hoje, onde a evolução é constante, como reagir às mudanças?
A resposta para o profissional de saúde é clara, Inovando! Sem dúvidas ou inseguranças, procurando oferecer a quem nos procura a melhor solução para o seu problema.
É neste sentido que surge no Grupo HPA pela mão da Dr.ª Carmen Klink e do Dr. Felix Bartzsch a execução de histerectomias por laparoscopia. Uma abordagem possível para a grande maioria das mulheres que carecem deste procedimento cirúrgico, sabendo previamente que teremos um melhor pós-operatório, com menos complicações e uma recuperação mais rápida.
Inovar representa em si mesmo um desafio para todos os intervenientes, incluindo a equipa de enfermagem do bloco operatório. Somos por isso confrontados com a necessidade de aprendizagem, evoluindo enquanto profissionais para uma melhor resposta aos reptos dos clientes que buscam a melhor solução.
Claramente, executar histerectomias por laparoscopia é a melhor solução. Basta observar a satisfação imediata no acordar das nossos pacientes; porque fomos menos invasivos; provocámps menos dor e acima de tudo, oferecemos mais conforto, para um retorno mais rápido e efectivo à sua vida diária.
Carlpos Borlido, Enf.º Responsável do Bloco Operatorio do HPA de Alvor









